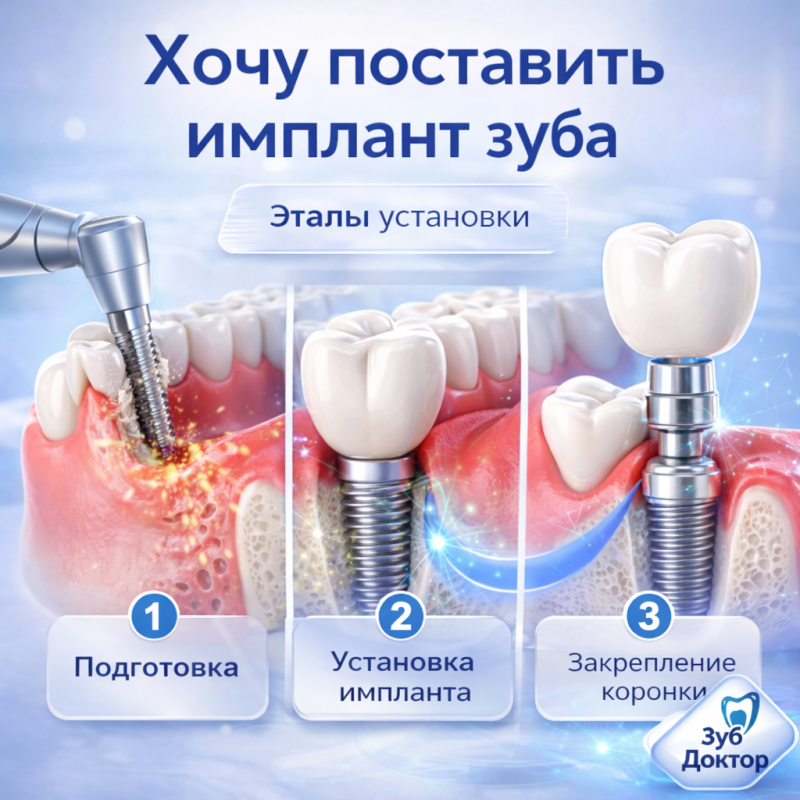
С чего начать имплантацию зуба. В материале разобрано, когда можно ставить имплант, нужна ли подготовка кости, как проходят этапы лечения и от чего зависят сроки восстановления.
Хочу поставить имплант зуба — что важно знать
Решение поставить имплант зуба кажется простым, пока не начинаются вопросы о сроках, боли, приживаемости и стоимости. На практике прогноз имплантации зависит не от самого факта установки импланта, а от того, когда и на каких условиях начинается лечение. Ключевую роль играют состояние костной ткани, десны, прикус и корректная диагностика на старте.
Факт: большинство осложнений и удорожаний при имплантации связано не с операцией, а с поздним обращением и отсутствием полноценного плана лечения.
После потери зуба кость постепенно теряет нагрузку и начинает уменьшаться в объёме. Этот процесс происходит незаметно для пациента, но напрямую влияет на сложность будущей имплантации. Чем дольше откладывается решение, тем выше вероятность необходимости костной пластики, увеличения сроков лечения и роста бюджета.
На первой консультации оценивают не только место отсутствующего зуба, но и всю зубочелюстную систему в целом. Компьютерная томография позволяет определить объём и плотность кости, расположение анатомически важных структур и выбрать безопасную позицию импланта. Именно на этом этапе формируется маршрут лечения — от диагностики до установки коронки.
Внимание: откладывание имплантации даже на несколько месяцев может изменить клиническую ситуацию и потребовать дополнительных этапов, которых изначально можно было избежать.
Важно понимать, что имплантация — это не «поставить имплант за один визит», а поэтапный медицинский процесс. Когда пациент заранее понимает логику этапов, сроки и ограничения, лечение проходит спокойнее, предсказуемее и с более стабильным долгосрочным результатом.
Обследования перед имплантацией: что проверяют и зачем
Перед установкой импланта важно точно понимать исходные условия: объём и плотность костной ткани, состояние десны, прикус и общие медицинские факторы. Без этого имплантация превращается в работу «вслепую», где возрастает риск осложнений, удлинения сроков и пересмотра плана лечения. Поэтому обследование — не формальность, а основа прогнозируемого результата.
Факт: качественная диагностика до имплантации снижает вероятность дополнительных операций и позволяет заранее зафиксировать сроки и этапы лечения.
Ключевым этапом является компьютерная томография. Она показывает трёхмерную картину челюсти: высоту и ширину кости, её плотность, расположение нервных каналов и гайморовых пазух. По данным КТ врач выбирает оптимальную позицию импланта и оценивает, потребуется ли костная пластика.
Клинический осмотр дополняет данные томографии. Оценивают состояние мягких тканей, глубину десневых карманов, наличие воспаления и качество гигиены. Также анализируют окклюзию — смыкание зубов — поскольку неправильное распределение нагрузки может привести к перегрузке импланта после установки.
Внимание: установка импланта без учёта прикуса и состояния десны повышает риск воспаления и сокращает срок службы конструкции.
Дополнительно могут потребоваться лабораторные анализы — они позволяют оценить общее состояние организма, свёртываемость крови и готовность тканей к заживлению. Объём обследований подбирается индивидуально и напрямую влияет на безопасность хирургического этапа и скорость восстановления.
Итог обследования — не просто список показателей, а чёткое понимание: можно ли устанавливать имплант сразу, нужна ли подготовка тканей и какой протокол будет оптимальным именно в этой клинической ситуации.
Обследования перед имплантацией: что проверяют и зачем
Перед установкой импланта важно точно понимать исходные условия: объём и плотность костной ткани, состояние десны, прикус и общие медицинские факторы. Без полноценной диагностики имплантация становится непредсказуемой и может потребовать дополнительных этапов уже в процессе лечения. Поэтому обследование — основа безопасного и прогнозируемого результата.
Факт: грамотное обследование на старте позволяет заранее выбрать тактику и избежать незапланированных вмешательств во время имплантации.
Ключевым этапом является компьютерная томография. Она даёт трёхмерное изображение челюсти, показывает высоту и ширину кости, её плотность, расположение нервов и гайморовых пазух. На основании КТ врач принимает решение о возможности имплантации и необходимости подготовки тканей. Подробно диагностический этап разобран в материале этапы имплантации зубов.
Клинический осмотр дополняет данные томографии. Оценивается состояние десны, наличие воспаления, глубина пародонтальных карманов и качество гигиены. Отдельное внимание уделяется окклюзии — смыканию зубов, поскольку неправильное распределение нагрузки может привести к перегрузке импланта после установки.
Внимание: игнорирование прикуса и состояния мягких тканей увеличивает риск воспаления и снижает срок службы импланта.
При наличии сопутствующих заболеваний или сомнительных показателей назначаются лабораторные анализы. Они позволяют оценить свёртываемость крови, уровень воспаления и готовность организма к заживлению. Такой подход особенно важен при имплантации у пациентов с хроническими состояниями, что подробно описано в статье имплантация при хронических заболеваниях.
Результатом обследования становится не просто «допуск к операции», а чёткий план лечения при имплантации зуба, в котором зафиксированы этапы, сроки и возможные ограничения. Это позволяет пациенту понимать весь маршрут ещё до начала хирургического этапа.
Показания к установке импланта зуба
Имплантация показана в случаях, когда утраченный зуб нарушает жевательную нагрузку, прикус или стабильность зубного ряда. Основной критерий — необходимость вернуть нагрузку в костную ткань и сохранить анатомию без вовлечения соседних зубов. Поэтому решение об имплантации принимается не по эстетике, а по функциональным и биомеханическим показаниям.
Факт: имплант — единственный способ восстановления зуба, который предотвращает дальнейшую атрофию кости в зоне дефекта.
Наиболее частая ситуация — потеря одного зуба при сохранённых соседних. В таком случае имплант позволяет избежать обточки здоровых единиц под мост и сохранить естественное распределение нагрузки. Подобные клинические сценарии подробно разобраны в материале показания к установке имплантов.
Имплантация также рассматривается при отсутствии нескольких зубов подряд, при разрушении зуба ниже уровня десны, а также после удаления, если требуется сохранить объём кости и стабильный контур десны под будущую коронку. Окончательное решение принимается только после диагностики и оценки индивидуального прогноза.
Внимание: отказ от имплантации при наличии показаний со временем усложняет лечение и увеличивает объём вмешательства.
Маршрут подготовки к имплантации зуба
Подготовка к имплантации — это не формальность, а ключевой этап, который определяет прогноз приживления и объём вмешательства. На этом этапе формируется индивидуальный маршрут лечения: от диагностики и оценки рисков до выбора системы импланта и сроков нагрузки. Чёткий план позволяет избежать внеплановых процедур и корректировок в процессе лечения.
Факт: заранее составленный маршрут имплантации снижает риск осложнений и делает сроки лечения прогнозируемыми.
В стандартный маршрут входят клинический осмотр, анализ КТ, оценка состояния мягких тканей и прикуса, а также обсуждение возможных сценариев: одномоментная установка, отсроченная имплантация или этапная подготовка кости. Логика формирования такого маршрута подробно разобрана в статье план лечения при имплантации зуба.
При наличии дефицита кости или воспалительных изменений маршрут расширяется: добавляются этапы санации, костной пластики или период наблюдения перед установкой импланта. Эти решения принимаются заранее, чтобы пациент понимал не только последовательность действий, но и медицинскую логику каждого шага.
Внимание: отсутствие чёткого плана имплантации увеличивает риск затягивания сроков и необходимости повторных вмешательств.
Кто и за что отвечает при имплантации зуба
Успешная имплантация — это результат совместной ответственности врача и пациента. Даже при идеальной хирургической технике прогноз может ухудшиться, если нарушаются рекомендации или игнорируются показания и ограничения. Поэтому на этапе подготовки важно чётко разграничить зоны ответственности и зафиксировать их в плане лечения.
Факт: при соблюдении рекомендаций врача и корректном выборе показаний приживаемость имплантов достигает стабильных прогнозируемых значений.
Ответственность врача включает диагностику по КТ, оценку объёма и качества кости, анализ прикуса, выбор системы импланта, определение показаний и противопоказаний, а также контроль этапов хирургии и протезирования. Именно врач определяет, возможна ли установка импланта в текущих условиях и какой протокол будет безопасным.
Ответственность пациента — предоставление достоверной информации о состоянии здоровья, соблюдение рекомендаций по гигиене, питанию и нагрузке, а также своевременное посещение контрольных осмотров. Нарушение этих условий увеличивает риск воспаления и потери импланта, даже если операция выполнена технически правильно.
Границы допустимости вмешательства и клинические ситуации, при которых имплантация показана или требует подготовки, подробно разобраны в материале показания к установке имплантов, где подчёркивается роль совместного соблюдения протокола.
Внимание: перекладывание ответственности только на врача или только на пациента повышает риск осложнений и ухудшает долгосрочный результат имплантации.
Риски и осложнения при имплантации: что действительно важно
Имплантация относится к предсказуемым методам лечения, однако полностью «безрисковых» медицинских вмешательств не существует. Большинство осложнений связано не с самим имплантом, а с нарушением этапности, ошибками диагностики или несоблюдением рекомендаций в период заживления. Понимание реальных рисков позволяет управлять ими заранее.
Факт: основная часть осложнений возникает на этапе приживления и связана с воспалением мягких тканей или перегрузкой импланта.
К ранним рискам относятся отёк, болезненность, воспалительная реакция дёсен и замедленное заживление. В большинстве случаев они носят временный характер и контролируются медикаментозно при соблюдении рекомендаций врача.
Более серьёзные осложнения возможны при дефиците кости, нарушении прикуса или преждевременной нагрузке на имплант. В таких ситуациях повышается риск потери остеоинтеграции, что требует пересмотра плана лечения и дополнительных вмешательств.
- воспаление мягких тканей вокруг импланта
- недостаточная первичная стабильность
- перегрузка импланта в период приживления
- игнорирование гигиены и контрольных осмотров
Внимание: самостоятельное «ускорение» нагрузки и пропуск контрольных визитов значительно увеличивают риск осложнений.
Отдельного внимания требуют клинические ситуации, при которых имплантация проводится на фоне системных заболеваний. Как меняется тактика лечения и какие ограничения учитываются, подробно разобрано в материале имплантация при заболеваниях, где показано, как минимизировать риски без потери прогноза.
Опасность: игнорирование рисков на старте может привести к повторному лечению и увеличению сроков и бюджета имплантации.
📈 Цифры и факты по имплантации зубов
Объективные показатели позволяют оценить имплантацию как метод с высокой степенью прогнозируемости. Современные протоколы основаны на точной диагностике, контроле нагрузки и поэтапной реабилитации, что обеспечивает стабильные клинические результаты на протяжении многих лет.
Факт: при соблюдении клинического протокола имплантация относится к самым надёжным способам восстановления утраченных зубов.
Результат: имплантация обеспечивает долгосрочное восстановление жевательной функции и стабильность прикуса без перегрузки соседних зубов.
Ключевым фактором этих показателей остаётся биологический процесс приживления импланта в кости. Его этапность, сроки и клинические ограничения подробно разобраны в материале процесс остеоинтеграции, где показано, почему соблюдение времени заживления напрямую влияет на итоговый результат.
Внимание: попытки сократить сроки интеграции без медицинских показаний увеличивают риск осложнений и ухудшают статистику приживаемости.
Риски при имплантации: где пациенты чаще всего ошибаются
Большинство осложнений при имплантации связано не с самим имплантом, а с нарушением этапов подготовки или неправильной оценкой показаний. Попытки ускорить лечение, сэкономить на диагностике или начать имплантацию без стабилизации общего состояния увеличивают вероятность биологических и ортопедических проблем.
Факт: основная часть ранних осложнений возникает из-за ошибок планирования, а не из-за «некачественного импланта».
На практике чаще всего встречаются ситуации, когда имплантацию начинают при скрытом воспалении, недостаточном объёме кости или без учёта прикуса. В результате нагрузка распределяется неправильно, возрастает риск перегрузки импланта, воспаления мягких тканей и потери стабильности конструкции.
- Отказ от КТ или устаревшие снимки
- Игнорирование состояния дёсен и гигиены
- Начало лечения при нестабильных показателях здоровья
- Попытка избежать рекомендованных этапов подготовки
- Выбор системы импланта без учёта клинических показаний
Внимание: осложнения чаще всего развиваются не сразу, а через месяцы после установки, когда исправление ситуации требует повторного вмешательства.
Чтобы минимизировать риски, перед началом лечения обязательно оценивают медицинские показания и ограничения к установке импланта. Подробно этот этап разобран в материале показания к установке имплантов, где показано, в каких случаях имплантация безопасна, а когда требуется предварительная подготовка.
Опасность: игнорирование показаний и ограничений может привести к потере импланта и необходимости повторного лечения.
Что делать перед имплантацией: практический алгоритм
Чтобы имплантация прошла прогнозируемо и без осложнений, важно действовать по чёткому алгоритму, а не принимать решение спонтанно. Основная цель подготовки — получить объективную картину состояния кости, дёсен и прикуса, а затем зафиксировать пошаговый план лечения с понятными сроками и этапами.
Факт: пациенты, которые начинают лечение по заранее утверждённому плану, реже сталкиваются с изменением сроков и дополнительными этапами.
Практически подготовка к имплантации выглядит так: сначала проводится очная консультация и компьютерная томография, затем врач оценивает объём кости, состояние мягких тканей и возможные ограничения. После этого выбирается система импланта и формируется маршрут лечения — от хирургии до установки коронки.
- Записаться на очную консультацию имплантолога
- Выполнить КТ челюсти в актуальном формате
- Проверить состояние дёсен и уровень гигиены
- Обсудить возможные сценарии лечения
- Зафиксировать этапы, сроки и контрольные визиты
Внимание: отсутствие зафиксированного плана повышает риск того, что по ходу лечения появятся дополнительные этапы, о которых пациент не был заранее предупреждён.
Пошаговая логика подготовки и формирования маршрута лечения подробно разобрана в статье план лечения при имплантации зуба, где показано, какие решения принимаются на каждом этапе и почему они влияют на прогноз и стабильность результата.
Результат: чёткий алгоритм подготовки снижает тревожность, упрощает принятие решения и делает имплантацию управляемым процессом без неожиданных сюрпризов.
Частые вопросы перед имплантацией зуба
Перед началом имплантации у пациентов возникают схожие вопросы, связанные с болью, сроками, безопасностью и прогнозом результата. Чёткие ответы на старте помогают снизить тревожность и избежать ошибочных ожиданий, которые чаще всего становятся причиной разочарования.
Больно ли ставить имплант?
Установка проводится под анестезией, болевые ощущения во время операции отсутствуют. После вмешательства возможен умеренный дискомфорт, который контролируется стандартными рекомендациями.
Сколько длится вся имплантация?
Хирургический этап занимает один визит. Общий срок лечения, включая приживление и коронку, в среднем составляет от 3 до 6 месяцев и зависит от состояния кости.
Можно ли поставить имплант сразу после удаления?
В ряде случаев это возможно, если нет воспаления и объём кости достаточный. Решение принимается только после оценки КТ и клинической ситуации.
Когда можно жевать на импланте?
Нагрузку вводят поэтапно. До установки коронки имплант не нагружается. Полноценное жевание возможно после завершения ортопедического этапа.
От чего зависит успех имплантации?
Прогноз определяется качеством планирования, состоянием кости, соблюдением этапов лечения и рекомендаций после операции, а не только выбором системы импланта.
Полная последовательность действий — от диагностики до установки коронки — подробно разобрана в материале этапы имплантации зубов, где показано, какие вопросы возникают на каждом этапе и как они решаются.
Больно ли ставить имплант?
Нет. Установка проводится под местной анестезией, болевая чувствительность полностью блокируется. Во время процедуры ощущается давление, но не боль.
Сколько длится установка импланта?
В стандартной ситуации установка одного импланта занимает около 30–40 минут. Точное время зависит от плотности кости и анатомии зоны.
Когда можно есть после операции?
Приём пищи возможен через 2–3 часа после процедуры. В первые дни рекомендуется мягкая, не горячая пища.
Нужно ли делать КТ перед имплантацией?
Да. Компьютерная томография обязательна для оценки объёма и плотности кости, расположения нервов и выбора безопасной позиции импланта.
Можно ли ставить имплант сразу после удаления зуба?
В ряде случаев — да. Возможность немедленной имплантации определяется по данным КТ и состоянию лунки. Решение принимается индивидуально.
Сколько длится приживление импланта?
Средний срок остеоинтеграции составляет 3–6 месяцев. Он зависит от зоны установки, качества кости и соблюдения рекомендаций.
Что будет, если отложить имплантацию?
Со временем развивается атрофия кости, смещаются соседние зубы, возрастает вероятность костной пластики и удлинения сроков лечения.
Нужна ли костная пластика всегда?
Нет. Она требуется только при недостаточном объёме кости. Необходимость определяется исключительно по данным КТ.
Сколько служит имплант?
При соблюдении протокола, гигиены и регулярных осмотров имплант может служить десятки лет. Это долгосрочное решение.
Чем имплант лучше моста?
Имплант не затрагивает соседние зубы, сохраняет кость и имеет более длительный срок службы, чем мостовидные конструкции.
Отзывы пациентов после имплантации
Опыт пациентов показывает, как чёткий план лечения, понятные этапы и своевременное обращение влияют на комфорт, сроки и прогноз имплантации.
«Долго откладывала имплантацию, боялась операции. На консультации всё объяснили, показали КТ. Имплант поставили спокойно, восстановление прошло легко. Делала в ЖК Южная Битца.»
Учитель, Ирина, 48 лет —«Имплант устанавливали после удаления зуба. Боли не было, сроки сразу обозначили. Коронку поставили вовремя. Клиника рядом с Парковой.»
Инженер, Алексей, 52 года —«Пришёл уже с потерей кости, понадобилась подготовка. Врач сразу предупредил, как это повлияет на сроки. Всё прошло по плану. Лечился в ЖК Южная Битца.»
Водитель, Сергей, 56 лет —«Сравнивала несколько вариантов, здесь подробно расписали этапы. Цена не изменилась, результатом довольна. Удобно добираться — рядом метро Аннино.»
Бухгалтер, Марина, 41 год —«Имплантацию сделали аккуратно, всё зажило без осложнений. Сейчас жую без ограничений. Проходил лечение у Бульвара Дмитрия Донского.»
Пенсионер, Николай, 63 года —«Больше всего боялась боли, но зря. Процедура прошла спокойно, врач всё комментировал. Делала имплантацию в районе Парковой.»
Продавец, Наталья, 39 лет —Итоги и решение врача: когда имплантация проходит прогнозируемо
Имплантация зуба — это не разовая операция, а последовательный медицинский процесс, где результат определяется качеством диагностики, своевременностью начала лечения и соблюдением этапов. При раннем обращении объём вмешательства минимален, сроки контролируемы, а бюджет остаётся прогнозируемым.
Наиболее стабильные результаты достигаются тогда, когда решение об имплантации принимается после КТ, анализа состояния дёсен и фиксации плана лечения. Такой подход позволяет избежать лишних процедур, снизить риски осложнений и сохранить естественный контур мягких тканей вокруг коронки.
Факт: чётко выстроенный маршрут лечения повышает приживаемость импланта и снижает вероятность повторных вмешательств в долгосрочной перспективе.
С клинической точки зрения оптимальная тактика — начинать планирование сразу после потери зуба или при первых признаках дефекта. Это позволяет сохранить кость, упростить протокол и выбрать систему импланта строго по показаниям, а не по вынужденным обстоятельствам.
Полная логика лечения — от первого приёма до установки коронки — подробно разобрана в материале этапы имплантации зубов, который помогает понять, какие решения принимаются на каждом этапе и почему они влияют на конечный результат.
Результат: своевременная имплантация восстанавливает жевание и эстетику, предотвращает атрофию кости и позволяет получить долговечный, функционально стабильный результат.
Опасность: откладывание решения почти всегда приводит к усложнению лечения, увеличению сроков и росту общего бюджета.